O que é
A degeneração macular relacionada à idade (DMRI) é uma doença que afeta pessoas acima de 55 anos e está ligada ao desgaste da retina, mais especificamente da sua região central, que se chama mácula. Mácula é a parte que permite ver detalhes e cores com maior evidência, onde há predominância de células especiais na retina, chamadas cones.
Quanto maior a idade, maior a chance de a DMRI ocorrer. Ela também é mais comum em pessoas da raça branca, em pessoas que tenham parentes próximos com esta doença, em fumantes, em hipertensos, em obesos e em pessoas que tenham dieta rica em gorduras saturadas (como carne, manteiga e queijo).
É uma importante causa de perda visual irreversível, principalmente se não for tratada adequadamente. Muitas pessoas que sofrem desta degeneração reclamam de visão fraca para ler, escrever, dirigir, ver TV, costurar, enfim tarefas do seu cotidiano. Causa maior risco de quedas, acidentes e depressão.
A DMRI geralmente afeta os dois olhos, porém em épocas diferentes: é comum um olho estar em fase avançada, com perda importante da visão, e o outro estar no início do problema.
Existem duas formas de DMRI: a seca e a úmida.
A forma seca é a mais comum. A retina vai se desgastando e levando à atrofia ou perda de células da mácula. O paciente percebe diminuição central da visão, de progressão lenta.
Embora seja menos comum que a seca, a forma úmida leva à diminuição mais acentuada da visão central e pode ter início súbito. Ocorre o crescimento de pequenos vasos sanguíneos por baixo da retina, formando uma membrana vascular; como estes vasos são mais frágeis, eles causam sangramento e extravazamento de líquido para o interior da retina ou sob ela. Tem elevado risco de progressão e piora acentuada da visão.
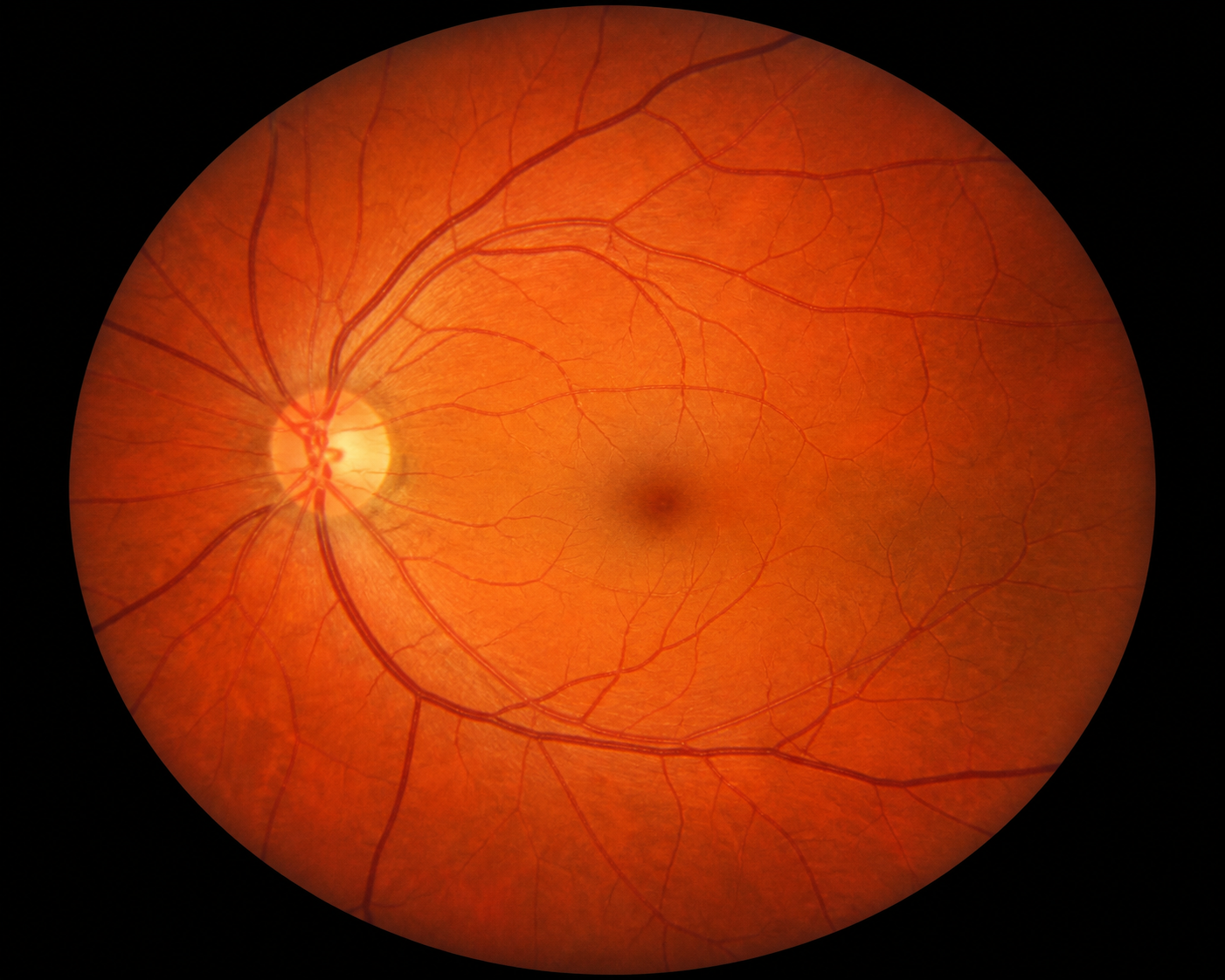
Degeneração macular relacionada à idade: forma seca
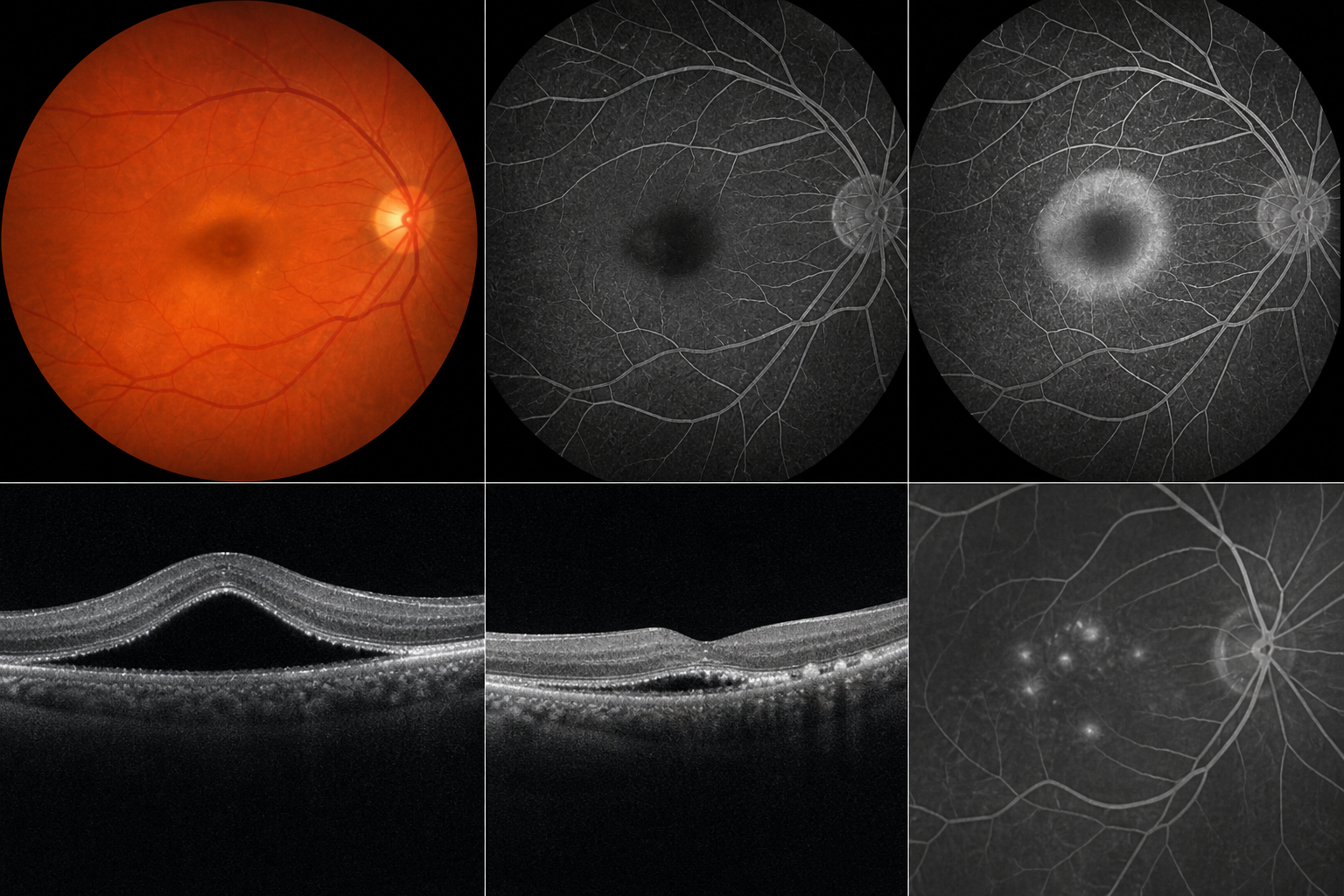
Degeneração macular relacionada à idade: forma úmida.
Mancha escura que afeta a visão central do portador de DMRI.
Sintomas
Os principais sintomas da DMRI são diminuição da visão central, distorção visual (linhas retas parecem onduladas) e menor nitidez das cores.
Principais recomendações para prevenção
Os cientistas ainda pesquisam as causas da DMRI, mas as recomendações atuais incluem:
Consumir poucas gorduras saturadas e muitos vegetais e folhas verdes, como espinafre, couve, brócolis, rúcula, etc.
Proteger os olhos contra raios ultravioleta e usar lentes claras ou óculos de sol com proteção UV;
Praticar exercícios físicos regularmente;
Não fumar.
Tratamento
A DMRI é uma doença muito estudada e novos tratamentos estão sendo propostos e utilizados. Para casos intermediários e avançados da forma seca da doença, o suplemento oral de luteína, zeaxantina e vitaminas pode retardar a sua progressão.
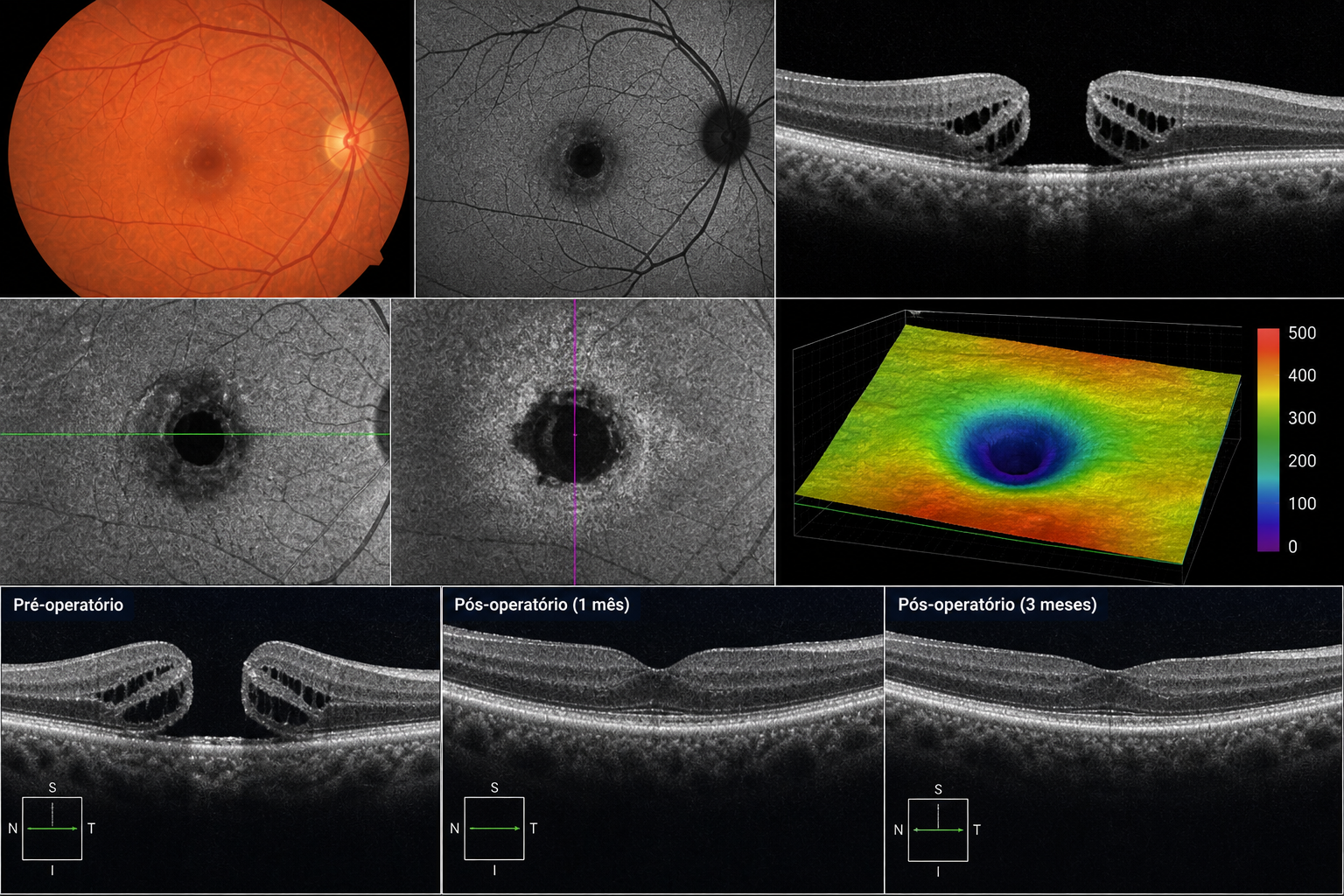
A forma úmida tem de ser tratada com urgência através da aplicação (injeção) de medicação no interior do olho; ela bloqueia a substância que estimula o crescimento dos vasos sanguíneos na retina. Atualmente, os medicamentos utilizados com este propósito são o Ranibizumab (Lucentis ®)), Aflibercept (Eylia (®)) e Bevacizumab (Avastin (®)).
Com o tratamento adequado, grande número de pessoas portadoras da forma úmida da DMRI não perdem a visão; uma parte delas, inclusive, pode ter melhora visual. O tratamento é crônico e podem ser necessárias injeções seriadas de acordo com a evolução de cada pessoa. O oftalmologista faz reavaliações frequentes com ajuda de exames específicos da retina (tomografia de coerência óptica (OCT) e angiofluoresceinografia).
Há situações especiais em que outras formas de tratamento são usadas, como a terapia fotodinâmica (PDT) e a fotocoagulação a laser. Novas alternativas estão em estudo e provavelmente, num futuro próximo, estarão incorporadas à prática para tratamento da DMRI.